Rzadkie choroby skóry: objawy, diagnostyka i leczenie
- By : Medlightpolska.pl
- Category : Zdrowie
Rzadkie choroby skóry to temat, który budzi niepokój, a często także niedowierzanie. Zmiany skórne, takie jak wysypki czy opuchnięcia, mogą być symptomami schorzeń, które nie tylko wpływają na wygląd pacjenta, ale także na jego zdrowie psychiczne. Wiele z tych chorób jest bagatelizowanych, co może prowadzić do długotrwałych trudności w diagnostyce i leczeniu. Zrozumienie ich objawów oraz znaczenia odpowiedniej diagnostyki jest kluczowe, aby zapewnić właściwą pomoc osobom dotkniętym tymi rzadkimi schorzeniami. Dlaczego niektóre choroby skórne są tak trudne do zidentyfikowania, a ich objawy tak często mylone z innymi dolegliwościami?
Rzadkie choroby skóry
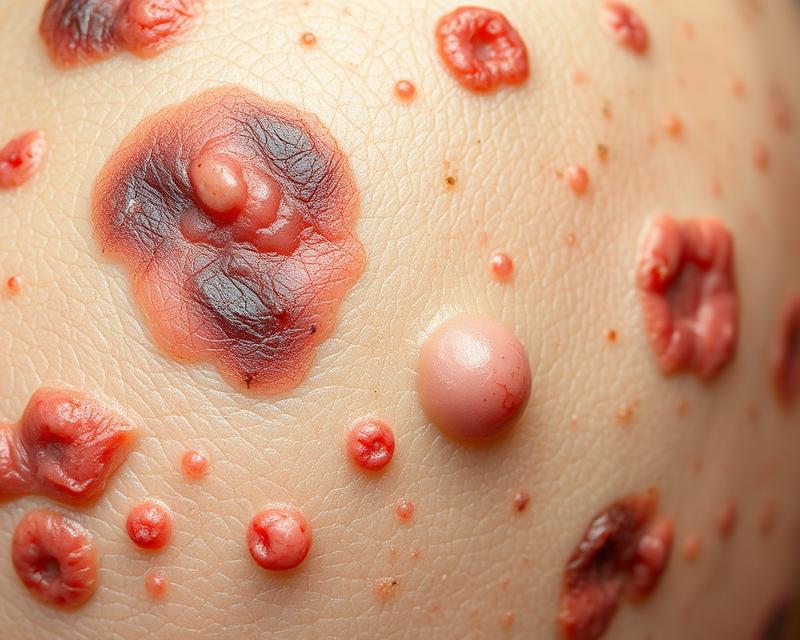
Rzadkie schorzenia dermatologiczne to złożona grupa problemów, które mogą znacząco wpłynąć na wygląd oraz samopoczucie pacjentów. Wiele z tych dolegliwości objawia się charakterystycznymi zmianami skórnymi, takimi jak:
- wysypki,
- różnorodne wykwity,
- opuchlizny.
Często są one mylone z innymi chorobami i lekceważone przez osoby dotknięte tymi problemami.
Hipertrichoza to jeden z przykładów rzadkiej choroby skóry, która objawia się nadmiernym owłosieniem w różnych partiach ciała. Innym przykładem jest bielactwo wrodzone – schorzenie prowadzące do pojawienia się jasnych plam na skórze oraz włosach. Z kolei atopowe zapalenie skóry (AZS) może manifestować się swędzącymi plackami oraz łuszczeniem, co jeszcze bardziej utrudnia postawienie diagnozy.
Proces diagnostyki rzadkich chorób skórnych często bywa wyzwaniem i wymaga wiele czasu. Specjalista musi szczegółowo przeanalizować objawy oraz ich kontekst kliniczny. Nierzadko konieczne staje się wykonanie badań dermatologicznych i laboratoryjnych, aby postawić trafną diagnozę i wykluczyć inne możliwe schorzenia.
Nie można zapominać, że rzadkie choroby skóry mogą mieć wpływ na cały organizm lub dotyczyć wielu narządów jednocześnie. Dlatego tak istotne jest zwracanie uwagi na wszelkie niepokojące zmiany skórne i konsultowanie się ze specjalistą w celu uzyskania właściwej diagnostyki oraz skutecznego leczenia.
Jakie są objawy i diagnostyka rzadkich chorób skóry?
Rzadkie choroby skóry mogą manifestować się na różnorodne sposoby, co ma ogromne znaczenie dla ich właściwego rozpoznania. Wiele z tych dolegliwości charakteryzuje się specyficznymi zmianami skórnymi, takimi jak:
- wysypki,
- pęcherze,
- nadżerki,
- obrzęki.
Przykładowo, hipertrichoza objawia się nadmiernym owłosieniem w różnych miejscach ciała, podczas gdy bielactwo skutkuje jasną skórą i białymi włosami.
Proces diagnostyczny rzadkich chorób skóry zaczyna się od szczegółowego badania dermatologicznego. Specjalista ocenia zmiany skórne i może zlecić dodatkowe analizy, takie jak:
- histopatologia,
- testy kontaktowe.
Histopatologia jest kluczowa przy podejrzanych zmianach, ponieważ pozwala na precyzyjne zbadanie struktury komórek pod mikroskopem. Z kolei dermatoskopia to technika diagnostyczna, która umożliwia uzyskanie trójwymiarowego obrazu zmian oraz ułatwia ocenę ich właściwości.
W przypadku zauważenia niepokojących symptomów zawsze warto zgłosić się do lekarza specjalisty. Wczesne wykrycie rzadkich chorób skóry jest niezwykle istotne dla efektywnego leczenia i zapobiegania ewentualnym powikłaniom zdrowotnym.
Choroba Dariera
Choroba Dariera to genodermatoza, która wpływa na proces rogowacenia, zarówno w obrębie mieszków włosowych, jak i na powierzchni skóry. Zmiany skórne zazwyczaj zaczynają się w okresie młodzieńczym i mogą prowadzić do różnych problemów dermatologicznych.
Do charakterystycznych objawów choroby Dariera należą:
- ciemne grudki, które mogą łączyć się w większe zmiany,
- występowanie tych zmian na tułowiu, twarzy oraz w zgięciach skórnych,
- lekki świąd,
- zmiany obejmujące błony śluzowe oraz paznokcie.
Diagnostyka tej choroby opiera się głównie na ocenie klinicznej oraz badaniach histopatologicznych. Gdy lekarz ma podejrzenia co do obecności genodermatozy, może zalecić wykonanie biopsji skóry. Taki krok pozwala potwierdzić diagnozę poprzez analizę struktury naskórka oraz identyfikację specyficznych cech patologicznych.
Leczenie skupia się na łagodzeniu objawów i kontrolowaniu zmian skórnych. W tym celu stosuje się różnorodne terapie – od miejscowych preparatów keratolitycznych po steroidowe środki. Dzięki nim możliwe jest zmniejszenie stanu zapalnego oraz poprawa wyglądu skóry.
Choroba Dariera jest stosunkowo rzadka i często bywa lekceważona przez pacjentów z uwagi na swoje genetyczne podłoże oraz zmienny charakter objawów. Dlatego tak istotna jest odpowiednia diagnostyka i leczenie, które mogą znacząco wpłynąć na jakość życia osób borykających się z tym schorzeniem.
Choroba Haileya-Haileya
Choroba Haileya-Haileya to niezwykle rzadka, genetyczna przypadłość skórna. Objawia się ona zmianami w postaci nadżerek i pęcherzyków, które zazwyczaj występują w fałdach skóry, takich jak:
- pachy,
- pachwiny,
- okolice piersi.
Osoby dotknięte tą chorobą doświadczają nie tylko bolesnych nadżerek, ale także znacznego dyskomfortu.
Do typowych objawów należą również:
- sącze się wykwity,
- strupy,
- szczeliny na skórze.
Rany te są narażone na infekcje bakteryjne, co dodatkowo komplikuje sytuację zdrowotną pacjentów. Choroba ta ma charakter nawrotowy; jej symptomy mogą pojawiać się i ustępować w różnych fazach życia osoby chorej.
Leczenie często wymaga pomocy dermatologa oraz wdrożenia odpowiednich terapii mających na celu złagodzenie objawów i zapobieganie powikłaniom związanym z infekcjami. Kluczowe jest również regularne monitorowanie stanu skóry oraz konsultacje ze specjalistą w przypadku pojawienia się nowych symptomów lub nasilenia istniejących zmian.
Chłoniak skórny T-komórkowy (CTCL)
Chłoniak skórny T-komórkowy (CTCL) to rzadko występujący nowotwór złośliwy, który przede wszystkim dotyka skóry, a nie węzłów chłonnych. Około 75% przypadków pierwotnych chłoniaków skóry wywodzi się z komórek T, a CTCL obejmuje różnorodne podtypy, takie jak ziarniniak grzybiasty czy limfoproliferacje CD30+.
Początkowe objawy CTCL mogą być mylone z innymi dolegliwościami dermatologicznymi, takimi jak:
- egzema,
- łuszczyca,
- zmiany skórne.
Zmiany skórne przybierają różne formy – od wykwitów po blaszki i guzy, często towarzyszy im silne swędzenie. W miarę postępu choroby te symptomy mogą się nasilać i prowadzić do kolejnych komplikacji.
Aby poprawnie zdiagnozować CTCL, niezbędna jest współpraca specjalistów z dziedziny dermatologii oraz hematologii. Ważnym elementem diagnozy są:
- badania histopatologiczne,
- ocena kliniczna zmian na skórze.
Leczenie może obejmować terapie miejscowe, systemowe oraz radioterapię, które są dostosowane do stopnia zaawansowania choroby oraz jej konkretnego podtypu.
Z uwagi na unikalność i trudności związane z diagnostyką CTCL, kluczowe jest indywidualne podejście do każdego pacjenta. Również regularne monitorowanie stanu zdrowia jest niezwykle istotne dla skutecznego zarządzania tą chorobą.
Co to jest pęcherzyca zwykła i objaw Nikolskiego?
Pęcherzyca zwykła to nietypowe schorzenie autoimmunologiczne, które może być zaskakujące dla wielu. Objawia się głównie tworzeniem pęcherzy na skórze oraz błonach śluzowych, w tym również w jamie ustnej. W Europie notuje się od 1 do 5 przypadków na milion mieszkańców rocznie, co czyni tę chorobę stosunkowo rzadką. Powstaje ona w wyniku działania autoprzeciwciał, które atakują własne komórki naskórka, co prowadzi do ich odwarstwienia.
Jednym z istotnych wskaźników diagnostycznych jest tzw. objaw Nikolskiego. Polega on na tym, że przy delikatnym pocieraniu zdrowej lub zmienionej chorobowo skóry naskórek łatwo się spełza. Obecność tego objawu wskazuje na osłabienie połączeń międzykomórkowymi w obrębie naskórka, co stanowi charakterystyczny znak pęcherzycy.
Diagnostyka tej choroby opiera się zarówno na:
- badaniach klinicznych,
- badaniach histopatologicznych,
- analizach potwierdzających obecność autoprzeciwciał,
- typowych zmianach skórnych związanych z tym schorzeniem.
Rybia łuska i rybia łuska arlekinowa
Rybia łuska, znana również jako ichthyosis, to choroba genetyczna dotycząca skóry. Można ją zauważyć już w chwili narodzin lub w pierwszych miesiącach życia. Objawia się nadmiernym rogowaceniem naskórka, co prowadzi do pojawienia się suchych i łuskowatych plam na ciele.
Jedną z najcięższych odmian tego schorzenia jest rybia łuska arlekinowa (ichthyosis harlequin). Ta forma dziedziczy się w sposób autosomalny recesywny i występuje niezwykle rzadko.
Do typowych objawów rybiej łuski arlekinowej należą:
- unikalne romboidalne łuski,
- niska masa urodzeniowa noworodków,
- trudności w oddychaniu,
- problemy układu krążenia,
- infekcje skórne wynikające z uszkodzenia ochronnej bariery skóry.
Niestety, ze względu na poważne zagrożenia zdrowotne związane z tą chorobą, wiele noworodków umiera w krótkim czasie po narodzinach.
Zarówno rybia łuska, jak i jej cięższa forma stanowią przykład genetycznych zaburzeń dermatologicznych. Obie wymagają specjalistycznego leczenia oraz wsparcia dla pacjentów i ich bliskich.
Zespół Sweeta
Zespół Sweeta, znany także jako ostra neutrofilowa dermatoza gorączkowa, to nietypowe schorzenie dermatologiczne. Jego główną cechą jest podwyższony poziom białych krwinek, zwłaszcza neutrofili. Objawy skórne zazwyczaj pojawiają się po epizodach gorączki lub infekcji przypominających grypę.
Zmiany skórne związane z tym zespołem objawiają się w postaci:
- obrzęków,
- intensywnie zaczerwienionych grudkowatych wykwitów,
- które mogą być bolesne w dotyku.
Pacjenci często doświadczają dyskomfortu oraz bólu związanych z tymi objawami. Ponadto, ze względu na ich charakterystykę, łatwo mogą być mylone z innymi chorobami skóry, co utrudnia postawienie właściwej diagnozy.
Szybkie rozpoznanie i skuteczne leczenie są niezwykle istotne w przypadku zespołu Sweeta. Dzięki nim można złagodzić objawy i zapobiec ewentualnym powikłaniom. Terapia najczęściej obejmuje:
- kortykosteroidy,
- leki immunosupresyjne,
- mające na celu kontrolowanie stanu zapalnego oraz redukcję liczby neutrofili we krwi.
Młodzieńczy toczeń rumieniowaty układowy
Młodzieńczy toczeń rumieniowaty układowy (SLE) to poważna choroba autoimmunologiczna, która najczęściej dotyka młodych ludzi, zwłaszcza dziewcząt. Objawy tej choroby są zróżnicowane i mogą znacząco obniżyć jakość życia pacjentów.
Wśród zmian skórnych, które mogą wystąpić przy młodzieńczym toczniu, znajdują się:
- charakterystyczny rumień motylkowaty na twarzy, widoczny w okolicy nosa i policzków,
- wykwity skórne,
- nadwrażliwość na promieniowanie słoneczne,
- owrzodzenia błon śluzowych.
Te reakcje są efektem nieprawidłowej pracy układu odpornościowego, który zaczyna atakować zdrowe komórki organizmu.
Diagnostyka SLE jest złożona i wymaga współpracy wielu specjalistów. Proces ten obejmuje różnorodne badania laboratoryjne, w tym:
- oznaczenie przeciwciał przeciwjądrowych (ANA),
- szczegółową ocenę kliniczną objawów oraz ich nasilenia.
Leczenie tej choroby zazwyczaj polega na stosowaniu leków immunosupresyjnych oraz przeciwzapalnych. Dzięki nim możliwe jest kontrolowanie objawów oraz zapobieganie ich zaostrzeniom. Odpowiednia terapia odgrywa kluczową rolę w poprawie jakości życia osób cierpiących na SLE.
Warto również pamiętać o regularnym monitorowaniu stanu zdrowia pod kątem potencjalnych współistniejących schorzeń reumatycznych oraz o konieczności częstych konsultacji z dermatologiem i reumatologiem.
Choroba Fabry’ego
Choroba Fabry’ego to niezwykle rzadkie schorzenie wynikające z niedoboru enzymu alfa-galaktozydazy A. Jego brak prowadzi do kumulacji lipidów w komórkach organizmu, co wywołuje różnorodne objawy. Jednym z nich są charakterystyczne, niebolesne grudki w odcieniach czerwieni i fioletu, znane jako angiokeratoma. Zazwyczaj pojawiają się one na skórze w okolicach pachwin i ud. Oprócz zmian skórnych, osoby cierpiące na tę chorobę często doświadczają:
- bólu kończyn,
- mrowienia,
- spadku potliwości.
Leczenie choroby Fabry’ego koncentruje się głównie na terapii enzymatycznej, której celem jest uzupełnienie brakującego enzymu. Taki sposób działania pomaga złagodzić objawy oraz spowolnić rozwój schorzenia. Dodatkowo, istotne jest regularne monitorowanie pacjentów pod kątem możliwych powikłań:
- kardiologicznych,
- neurologicznych.
Wczesna diagnoza oraz odpowiednia terapia odgrywają kluczową rolę w poprawie jakości życia osób dotkniętych chorobą Fabry’ego.
Srebrzyca i argyria
Srebrzyca, znana także jako argyria, to niezwykle rzadkie schorzenie dermatologiczne. Charakteryzuje się gromadzeniem cząsteczek srebra w tkankach organizmu. Najbardziej widoczne symptomy to szaroniebieskie przebarwienia skóry, które najczęściej pojawiają się na twarzy oraz dłoniach. Tego rodzaju zmiany mogą być efektem długotrwałego narażenia na pyły srebra lub używania kosmetyków zawierających ten metal.
Argyria zazwyczaj powstaje w wyniku długotrwałego stosowania srebra w postaci suplementów diety czy leków, co prowadzi do podobnych efektów skórnych jak te obserwowane przy srebrzycy. Oba schorzenia mogą wpływać na estetykę i samopoczucie pacjentów. W procesie diagnostyki istotne jest zwrócenie uwagi na historię kontaktu z srebrem oraz przeprowadzenie odpowiednich badań dermatologicznych.
Gdy zauważysz objawy związane ze srebrzycą lub argyrią, nie wahaj się skonsultować z dermatologiem. Specjalista pomoże dobrać właściwe metody leczenia i monitoring stanu zdrowia, aby poprawić komfort życia pacjenta.
Bielactwo i albinizm
Bielactwo i albinizm to dwa różne stany, które wiążą się z pigmentacją skóry, włosów oraz oczu. Bielactwo jest przewlekłą chorobą skóry, objawiającą się kremowymi odbarwieniami na ciele, wynikającymi z utraty melaniny. Albinizm, znany też jako wrodzone bielactwo, charakteryzuje się natomiast brakiem pigmentu we włosach i skórze oraz jasnymi oczami.
Ciekawostką jest to, że bielactwo nabyte może dotknąć osoby o każdym kolorze skóry. W takim przypadku na ciele pojawiają się białe plamy. Często jest to efektem:
- reakcji autoimmunologicznych,
- uszkodzeń skóry.
Albinizm z kolei ma podłoże genetyczne i prowadzi do:
- nadwrażliwości na promienie słoneczne,
- problemów ze wzrokiem, takich jak oczopląs,
- nieprawidłowy rozwój siatkówki.
Oba te stany wymagają indywidualnego podejścia zarówno w diagnostyce, jak i leczeniu. Osoby z bielactwem powinny szczególnie uważać na nadmierną ekspozycję na słońce i korzystać z odpowiednich środków ochrony przeciwsłonecznej. W przypadku albinizmu istotne jest regularne monitorowanie zdrowia oczu oraz konsultacje ze specjalistą, aby zapewnić sobie najlepszą opiekę.
Czerniak i nowotwór złośliwy
Czerniak to złośliwy nowotwór skóry, który rozwija się w komórkach barwnikowych, znanych jako melanocyty. Może pojawić się nie tylko na skórze, lecz także w obrębie oka i błon śluzowych. W Polsce stanowi on około 2% wszystkich diagnozowanych nowotworów, a liczba zachorowań wzrasta o około 10% każdego roku.
Wśród czynników ryzyka czerniaka wyróżnia się:
- intensywną ekspozycję na promieniowanie ultrafioletowe (UV),
- osoby o jasnej karnacji,
- osoby z piegami oraz licznymi znamionami skórnymi.
Ważnym sygnałem ostrzegawczym są zmiany w wyglądzie znamion; mogą one stać się asymetryczne, zmieniać kolor lub wykazywać skłonność do krwawienia.
Szybkie rozpoznanie czerniaka ma kluczowe znaczenie dla skuteczności leczenia. Regularne samodzielne badania skóry oraz wizyty u dermatologa mogą znacznie zwiększyć szanse na pomyślne pokonanie tego groźnego schorzenia.
Dysplazja Lewandowsky’ego-Lutza
Dysplazja Lewandowsky’ego-Lutza, znana także jako epidermodysplasia verruciformis, to niezwykle rzadkie schorzenie dermatologiczne o podłożu genetycznym. Cechą charakterystyczną tej choroby są zmiany skórne, które przypominają strukturę kory drzewa. Powstają one w wyniku zakażenia wirusem brodawczaka ludzkiego (HPV). Ze względu na niewielką liczbę przypadków na całym świecie, ten temat stanowi fascynujący obszar badań dotyczących schorzeń o podłożu genetycznym.
Objawy związane z dysplazją Lewandowsky’ego-Lutza obejmują różnorodne zmiany w skórze, takie jak:
- rumień,
- brodawki,
- narośla.
Te nieprawidłowości mogą pojawiać się w różnych lokalizacjach na ciele, co negatywnie wpływa na komfort życia osób dotkniętych tą chorobą. Dodatkowo zmiany te mają tendencję do rozprzestrzeniania się i mogą prowadzić do poważniejszych problemów zdrowotnych, jeżeli nie zostaną odpowiednio leczone.
Leczenie tej rzadkiej choroby jest dużym wyzwaniem i często wymaga kompleksowego podejścia. Interwencje dermatologiczne odgrywają kluczową rolę; zazwyczaj stosuje się:
- chirurgiczne usunięcie zmian,
- terapie mające na celu kontrolowanie objawów wirusowych.
Współpraca specjalistów z dziedziny dermatologii oraz wirusologii jest niezbędna dla skutecznego zarządzania tym stanem zdrowia.
Dysplazja Lewandowsky’ego-Lutza ilustruje przykład rzadkiej choroby skóry o istotnym znaczeniu klinicznym. Wymaga ona dalszych badań oraz większej uwagi ze strony społeczności medycznej.
Epidermodysplasia verruciformis
Epidermodysplasia verruciformis, znana również jako dysplazja Lewandowskiego-Lutza, to niezwykle rzadka choroba skórna. Objawia się charakterystycznymi zmianami, które przybierają formę brodawek oraz narośli, często przypominających korę drzewa. Te niepokojące zmiany występują zazwyczaj na obszarach ciała narażonych na działanie słońca.
Choroba jest wynikiem infekcji wirusowej, w szczególności wywołanej wirusem brodawczaka ludzkiego (HPV). Osoby dotknięte epidermodysplazją verruciformis mają obniżoną odporność na ten wirus, co prowadzi do licznych zmian skórnych oraz zwiększa ryzyko zachorowania na nowotwory skóry.
Aby postawić diagnozę, lekarze przeprowadzają:
- dokładną ocenę kliniczną,
- histopatologiczne badania zmian skórnych,
- w pewnych przypadkach testy genetyczne w celu potwierdzenia rozpoznania.
Leczenie tej rzadkiej choroby stanowi spore wyzwanie i wymaga przemyślanej strategii. Może obejmować:
- usunięcie chirurgiczne zmian skórnych,
- terapie antywirusowe.
Główne cele tych działań to kontrolowanie objawów i zapobieganie nawrotom choroby. Dodatkowo kluczowe jest regularne monitorowanie pacjentów pod kątem potencjalnego rozwoju nowotworów skóry.
Hipertrichoza i syndrom wilkołaka
Hipertrichoza, znana również jako syndrom wilkołaka, to niezwykle rzadkie schorzenie genetyczne. Jego głównym objawem jest nadmierne owłosienie na ciele, które szczególnie intensywnie występuje w rejonach ramion, tułowia oraz twarzy. Osoby dotknięte tym zaburzeniem mogą doświadczać również innych problemów zdrowotnych, takich jak przerost dziąseł czy trudności związane z uzębieniem.
Aby postawić diagnozę hipertrichozy, lekarze starannie obserwują symptomy oraz analizują historię medyczną pacjenta. Ważnym etapem diagnostyki jest wykluczenie innych chorób dermatologicznych, które mogą manifestować się podobnymi objawami. Do tej pory odnotowano około 100 przypadków tego schorzenia na całym świecie, co podkreśla jego niezwykłą rzadkość.
Osoby z hipertrichozą często stają przed wieloma wyzwaniami natury psychicznej i społecznej związanymi z ich wyglądem. Dlatego kluczowe znaczenie ma zapewnienie im wsparcia emocjonalnego oraz odpowiednia edukacja, które mogą znacząco poprawić jakość ich życia.
Jakie są choroby autoimmunologiczne?
Choroby autoimmunologiczne to grupy schorzeń, w których nasz układ odpornościowy myli własne komórki z intruzami i zaczyna je atakować. Taki błąd organizmu może prowadzić do wielu różnych objawów skórnych, takich jak pęcherze, wysypki czy stany zapalne.
Wśród najpopularniejszych chorób autoimmunologicznych można wymienić:
- Toczeń rumieniowaty układowy – wywołuje charakterystyczne wysypki oraz ogólne problemy zdrowotne,
- Reumatoidalne zapalenie stawów – objawia się bólem stawów i często wiąże się z kłopotami skórnymi,
- Cukrzyca typu 1 – skutkuje uszkodzeniem komórek trzustki, co ma wpływ na metabolizm glukozy,
- Choroba Hashimoto – powoduje niedoczynność tarczycy i może manifestować się także problemami ze skórą.
Objawy tych chorób są bardzo różnorodne: od chronicznego zmęczenia, przez bóle stawów, po rozmaite dolegliwości skórne. Wczesna diagnoza jest niezwykle istotna, ponieważ pozwala na wdrożenie właściwego leczenia i znacząco poprawia jakość życia osób dotkniętych tymi schorzeniami.
Jak wygląda diagnostyka i leczenie rzadkich chorób skóry?
Diagnostyka rzadkich chorób skóry to skomplikowany proces, który wymaga staranności i zastosowania różnych metod. Na początku lekarz przeprowadza szczegółowe badania dermatologiczne, podczas których ocenia zmiany na skórze oraz zbiera dokładny wywiad medyczny. W wielu przypadkach niezbędne są dodatkowe testy, jak biopsja skóry, co pozwala na histopatologiczną analizę komórek i tkanek.
W diagnostyce stosuje się także dermatoskopię – technikę, która umożliwia powiększenie obrazu zmian skórnych. Dzięki temu lekarze mogą lepiej ocenić stan pacjenta i podjąć właściwe decyzje dotyczące dalszego leczenia. Niektóre sytuacje wymagają również przeprowadzenia testów genetycznych, które pomagają w identyfikacji rzadkich dziedzicznych schorzeń związanych ze skórą.
Leczenie tych chorób często opiera się na terapii dostosowanej do konkretnej jednostki chorobowej. Ze względu na złożoność niektórych przypadków wymagana jest współpraca różnych specjalistów, takich jak:
- dermatolodzy,
- immunolodzy,
- genetycy.
Terapie mogą obejmować zarówno leki farmakologiczne (na przykład immunosupresanty), jak i terapie biologiczne oraz różne metody wspomagające.
Efektywność leczenia zależy od specyfiki choroby oraz jej nasilenia. Kluczowe dla osiągnięcia pozytywnych rezultatów jest regularne monitorowanie stanu pacjenta oraz elastyczne dostosowywanie terapii do jego indywidualnych potrzeb. Ważnym elementem procesu terapeutycznego jest także edukacja pacjentów na temat ich schorzeń oraz zapewnienie im wsparcia psychologicznego.
Jakie są metody diagnostyczne: histopatologia i dermatoskopia?
Histopatologia oraz dermatoskopia to kluczowe techniki wykorzystywane do diagnozowania różnych zmian na skórze, szczególnie w przypadku rzadkich chorób. Histopatologia polega na analizie tkanek pod mikroskopem po ich pobraniu, co umożliwia dokładne zbadanie struktury komórkowej i identyfikację patologii. Tego typu badania są nieocenione w rozpoznawaniu nowotworów skóry oraz innych poważnych schorzeń.
Z kolei dermatoskopia to metoda obrazowania, która jest całkowicie nieinwazyjna. Dzięki niej dermatolodzy mogą uzyskać bardzo szczegółowy obraz zmian skórnych przy użyciu specjalistycznego narzędzia – dermatoskopu. Ta technika łączy ocenę kliniczną z histopatologiczną, co znacząco przyspiesza proces diagnozy i zwiększa jej precyzję. Dzięki dermatoskopii lekarze są w stanie dostrzegać detale niedostrzegalne gołym okiem, co pozwala na łatwiejsze odróżnianie łagodnych zmian od tych złośliwych.
Obydwie metody często współdziałają ze sobą podczas diagnostyki, co zwiększa skuteczność wykrywania rzadkich chorób skórnych. Odpowiednie zastosowanie zarówno histopatologii, jak i dermatoskopii jest fundamentalne dla postawienia właściwej diagnozy oraz rozpoczęcia adekwatnego leczenia.
Jakie są terapie lecznicze i ich skuteczność?
Terapie stosowane w rzadkich chorobach skóry odgrywają kluczową rolę w skutecznej walce z tymi schorzeniami. Istnieje szereg różnych metod, które można wykorzystać, takich jak:
- leczenie enzymatyczne,
- farmakoterapia,
- terapie biologiczne.
Leczenie enzymatyczne polega na uzupełnieniu brakujących enzymów, co może przynieść korzyści w przypadku choroby Fabry’ego. Z kolei farmakoterapia angażuje stosowanie leków, mających na celu łagodzenie objawów i poprawę jakości życia pacjentów. Na przykład kortykosteroidy oraz immunosupresanty są często wykorzystywane w terapii chorób autoimmunologicznych.
Coraz większą popularność zdobywają terapie biologiczne. Leki takie jak inhibitory TNF-alfa czy monoklonalne przeciwciała wykazują obiecujące efekty w leczeniu cięższych postaci rzadkich schorzeń skórnych. Działają one celowo na mechanizmy immunologiczne odpowiedzialne za rozwój tych problemów zdrowotnych.
Skuteczność zastosowanych terapii może się różnić i jest uzależniona od specyfiki danej choroby oraz jej stadium zaawansowania. Wiele badań klinicznych potwierdza pozytywne rezultaty nowoczesnych metod leczenia. Ostateczna decyzja dotycząca wyboru konkretnej terapii powinna być podejmowana indywidualnie przez dermatologów oraz lekarzy zajmujących się pacjentem.
Genodermatozy i ich klasyfikacja
Genodermatozy to zespół chorób skórnych, które powstają na skutek mutacji genetycznych. Ich klasyfikacja opiera się na różnych kryteriach, takich jak sposób dziedziczenia, rodzaj zmian skórnych oraz lokalizacja dotkniętych obszarów ciała. Możemy wyróżnić kilka istotnych kategorii:
- Choroby autosomalnie dominujące – w tym przypadku wystarczy jedna kopia zmutowanego genu od jednego z rodziców,
- Choroby autosomalnie recesywne – wymagają dwóch kopii zmienionego genu, po jednej od każdego rodzica,
- Choroby związane z płcią – dotyczą głównie mężczyzn lub kobiet i są związane z chromosomami płciowymi,
- Zespół genetyczny – charakteryzuje się wieloma objawami klinicznymi wynikającymi z mutacji w różnych genach,
W diagnostyce genodermatoz kluczowe jest badanie historii rodzinnej oraz przeprowadzanie testów genetycznych, co umożliwia identyfikację konkretnych mutacji odpowiedzialnych za daną przypadłość skórną. Odpowiednia klasyfikacja tych schorzeń ułatwia ich rozpoznawanie oraz planowanie skutecznej terapii leczniczej, która często obejmuje zarówno leczenie objawowe, jak i terapie ukierunkowane na przyczynę choroby.
Jaka jest rola genów w rzadkich chorobach skóry?
Geny mają fundamentalne znaczenie w kontekście rzadkich chorób skórnych. Często to właśnie mutacje genetyczne są odpowiedzialne za te dolegliwości. W wielu przypadkach zmiany w DNA prowadzą do zaburzeń w funkcjonowaniu komórek skóry, co objawia się specyficznymi symptomami.
Na przykład, schorzenia takie jak:
- epidermolysis bullosa,
- rybia łuska są efektem konkretnych mutacji genów.
Te modyfikacje wpływają na białka, które kształtują skórę, co osłabia jej strukturę i sprawia, że staje się bardziej podatna na różnego rodzaju uszkodzenia.
Interesujące jest to, że wiele rzadkich chorób skóry ma podłoże dziedziczne. Często przekazywane są one w sposób:
- autosomalny recesywny,
- dominujący.
To oznacza, że pojawienie się objawów może być uzależnione od obecności jednej lub obu kopii zmutowanego genu.
Zrozumienie roli genów w rzadkich schorzeniach skórnych jest niezwykle istotne dla diagnozowania oraz opracowywania skutecznych terapii. Badania genetyczne odgrywają kluczową rolę w identyfikacji pacjentów zagrożonych tymi chorobami oraz umożliwiają wdrażanie spersonalizowanej opieki medycznej.
Jakie są przykłady genetycznie uwarunkowanych chorób?
Genetycznie uwarunkowane choroby skóry to schorzenia, które wynikają z mutacji w genach i mogą manifestować się na wiele sposobów. Oto kilka przykładów:
- rybia łuska: choroba ta powoduje nadmierne rogowacenie naskórka, co skutkuje pojawieniem się łuskowatych zmian na powierzchni skóry,
- choroba Fabry’ego: to rzadkie schorzenie metaboliczne oddziałuje na różne organy, w tym skórę, a pacjenci często doświadczają charakterystycznych zmian naczyniowych,
- hipertrichoza: znana także jako „syndrom wilkołaka”, charakteryzuje się nadmiernym owłosieniem ciała w miejscach, które nie są typowe dla danej płci,
- dysplazja Lewandowsky’ego-Lutza: objawia się licznymi brodawkami oraz innymi nieprawidłowościami skórnymi, a jej przyczyny związane są z zaburzeniami w rozwoju komórek skóry.
Wszystkie te genetyczne schorzenia wymagają dokładnej diagnostyki oraz indywidualnego podejścia do leczenia, co może znacząco wpłynąć na poprawę jakości życia osób dotkniętych tymi problemami zdrowotnymi.
Współistniejące schorzenia i ich wpływ na skórę
Współistniejące schorzenia potrafią znacząco wpłynąć na kondycję skóry, co ma istotne znaczenie w przypadku chorób dermatologicznych. Wiele z tych dolegliwości prowadzi do nasilenia objawów skórnych, co wymaga starannego monitorowania oraz właściwego leczenia.
Choroby ogólnoustrojowe, takie jak cukrzyca czy schorzenia autoimmunologiczne, często manifestują się różnorodnymi problemami ze skórą. Na przykład osoby cierpiące na cukrzycę mogą zmagać się z:
- infekcjami grzybiczymi,
- owrzodzeniami.
Natomiast choroby autoimmunologiczne mogą wywoływać zapalenia i uszkodzenia naskórka.
Innym istotnym zagadnieniem są mastocytozy skórne, które również mają znaczący wpływ na zdrowie i wygląd cery. Objawy tej grupy schorzeń często obejmują:
- swędzące wykwity,
- rumień,
- co może przysparzać pacjentom sporo dyskomfortu.
Zrozumienie relacji między współistniejącymi schorzeniami a stanem skóry jest kluczowe dla efektywnej diagnostyki oraz terapii. Odpowiednio dobrane podejście terapeutyczne może znacznie podnieść jakość życia osób borykających się z problemami dermatologicznymi.
Co to jest choroba Sneddona i Wilkinsona?
Choroba Sneddona i Wilkinsona to rzadkie schorzenie dermatologiczne, które może wywoływać sporo nieprzyjemności. Głównym objawem są niewielkie pęcherzyki pojawiające się na skórze; niestety, szybko przekształcają się one w krosty, które łatwo ulegają pękaniu. To zjawisko prowadzi do powstawania nadżerek, a zmiany skórne mogą być pokryte strupami i narażone na wtórne infekcje bakteryjne. Dlatego problem ten dotyczy nie tylko wyglądu, ale również zdrowia.
Aby postawić właściwą diagnozę, konieczna jest staranność ze względu na to, że objawy choroby mogą przypominać inne schorzenia dermatologiczne. Zazwyczaj proces diagnostyczny obejmuje:
- badania kliniczne,
- histopatologię tkanek skórnych,
- co pozwala potwierdzić rozpoznanie.
Odpowiednie leczenie odgrywa kluczową rolę w kontrolowaniu symptomów oraz zapobieganiu komplikacjom związanym z infekcjami.
Jakie są mastocytozy skórne i ich objawy?
Mastocytozy skórne to dolegliwość, polegająca na nadmiernym gromadzeniu się komórek tucznych w tkankach skórnych. Zwykle diagnozowane są już w dzieciństwie i mogą manifestować się różnorodnymi objawami. Do najczęstszych symptomów należą:
- zmiany skórne,
- plamy,
- guzki,
- reakcje alergiczne.
Skórne zmiany często objawiają się jako czerwone plamy, bąble czy wysypki, a pacjenci nierzadko skarżą się na świąd. W niektórych przypadkach mogą wystąpić także ogólne dolegliwości, takie jak:
- bóle głowy,
- trudności żołądkowe.
Co istotne, u wielu dzieci mastocytozy mają tendencję do ustępowania z czasem. Niemniej jednak, w niektórych sytuacjach konieczne jest:
- stałe monitorowanie,
- wdrożenie odpowiedniego leczenia.
Reakcje alergiczne związane z tym schorzeniem mogą prowadzić do poważnych sytuacji zagrożenia życia, takich jak anafilaksja. Dlatego niezwykle ważna jest przeprowadzenie rzetelnej diagnostyki oraz współpraca z lekarzem specjalistą. Taki krok jest niezbędny dla skutecznego zarządzania stanem zdrowia pacjentów cierpiących na mastocytozy skórne.